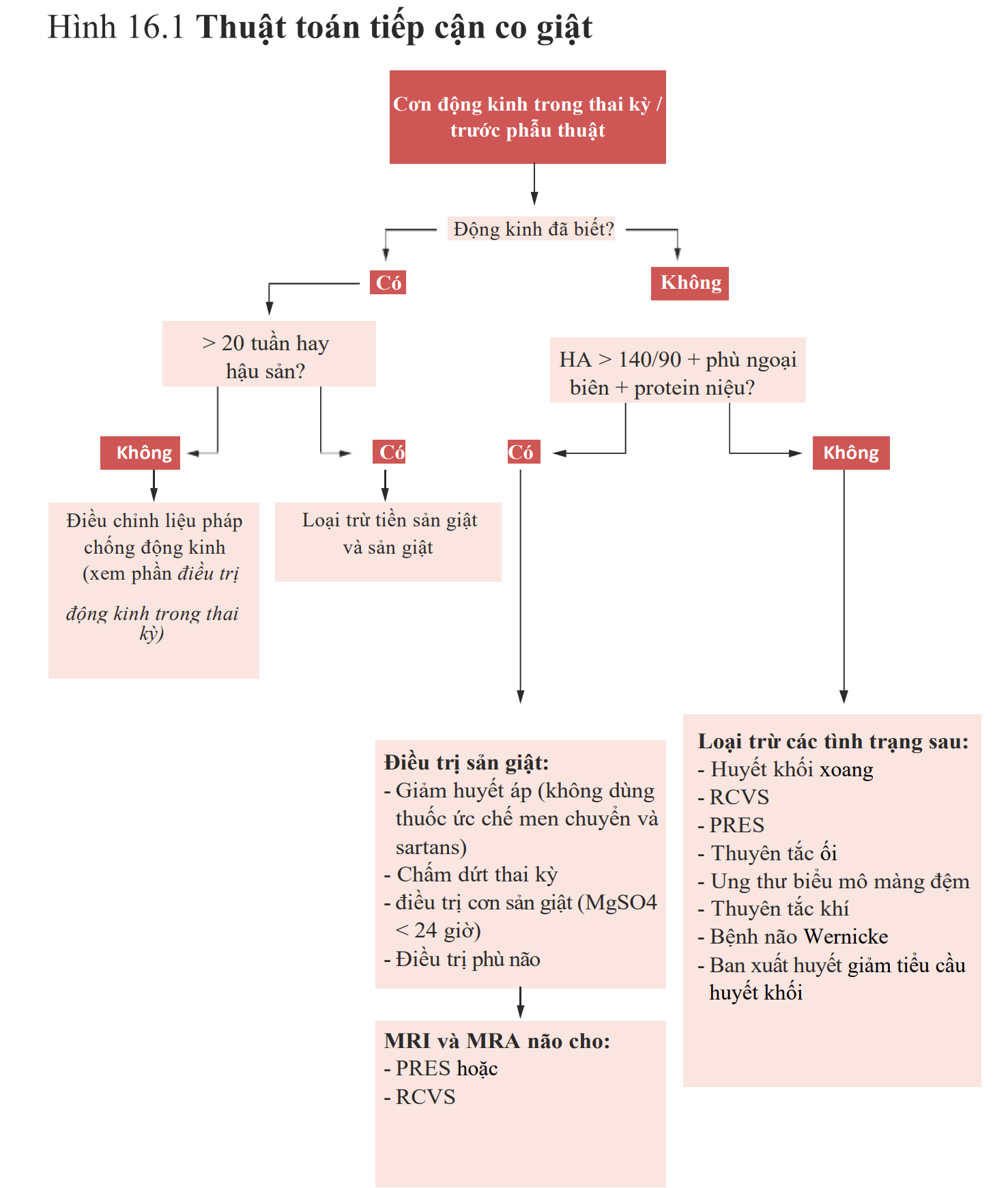
Điều trị tăng kali máu đe dọa tính mạng
Tình huống
Bệnh nhân nam 82 tuổi tiền sử suy thận giai đoạn cuối, THA, bệnh mạch vành 3 ngày trước xuất hiện nôn, tiêu chảy và mệt mỏi sau đó gục xuống được CPR cấp cứu và đưa vào viện trong tình trạng mạch yếu, chỉ đáp ứng khi kích thích đau. ECG loạn nhịp phức tạp, có sóng sin và VBG (khí máu tĩnh mạch) Kali 9mmol/l…

Cách tiếp cận của tôi
ABCs: Nhanh chóng đánh giá và kiểm soát đường thở nếu cần. Cho thở oxy 100%. Một điều dưỡng mắc monitor và khử rung tim trong khi 1 người lập đường truyền, nếu trong 2 phút không lấy được ven hoặc lấy 2 lần không được tôi sẽ lập đường truyền trong xương .
Liên hệ để sắp xếp chạy thận sớm, khi xử trí nội khoa không được
Ổn định màng tim
Câu hỏi chính: Bệnh nhân này có dùng digoxin không? Mặc dù tim hóa đá là 1 truyền thuyết (do dùng canxi trên bệnh nhân ngộ độc digoxin có tăng kali máu, ngộ độc digoxin làm canxi không ra được ngoài tế bào, canxi gây co cơ tim) nhưng tôi sẽ không lo lắng gì khi dùng canxi sau đó phát hiện bệnh nhân đang dùng digoxin, độc tính của digoxin có thuốc giải độc đặc hiệu và dễ điều trị hơn huyền thoại và tôi sẽ không lo lắng gì nếu cho bệnh nhân canxi và sau đó phát hiện ra rằng bệnh nhân đang dùng digoxin, độc tính của digoxin có một thuốc giải độc đặc hiệu và điều trị dễ dàng bằng digifab
Tôi thường dùng 3 amps hoặc 30ml gluconate canxi
– 3 amps (30ml) gluconate canxi tương đương với 1 amp (10ml) canxi clorua
– Theo dõi ECG liên tục. Bạn sẽ thấy ECG cải thiện trong vòng 3 phút. Liều này có thể được lặp lại nếu không cải thiện
– Canxi clorid có nguy cơ hoại tử mô cao hơn nếu thoát mạch
Lựa chọn thay thế: dung dịch muối ưu trương
Thật ra, chắc bạn chưa nghĩ tại sao dùng dung dịch này. Nó được chứng minh là có hiệu quả, nhưng chỉ ở những bệnh nhân bị hạ natri và tăng kali máu đồng thời
50 ml NaCl 3% push giúp đẩy kali vào nội bào
Insulin Regular 10 đơn vị IV
– Pha insulin vào dung dịch glucose. Liều dùng:
– Nếu glucose huyết thanh bình thường: Hoặc 2 amps (100ml) D50W hoặc 1 amp (50ml) D50W cộng D10W tốc độ 200ml / h trong 2 giờ
– Nếu glucose ban đầu cao (> 16mmol / l hoặc 290mg / dL): không pha glucose
Kiểm tra glucose hàng giờ x3 lần. Nếu dưới 4mmol / L (72mg / dL) cho 1 amp (50ml) D50W
Albuterol 20mg khí dung, có thể lặp lại. (Không hiệu quả ở những người dùng chẹn beta)
Lấy kali ra khỏi cơ thể
Câu hỏi chính: Bạn có thể cho lọc máu? Ở những bệnh nhân bệnh thận giai đoạn cuối, họ không thể bài tiết kali qua thận, chạy thận nhân tạo là lựa chọn duy nhất.
Nếu giảm thể tích cần bù dịch:
– Toan chuyển hóa: sodium bicarbonate đẳng trương (3 amps bicarb trong 1L D5W)
– Không nhiễm toan: Ringers lactate
Tránh dùng nacl 0,9%: dù nước muối sinh lý có thể dùng để tăng thể tích và thúc đẩy lợi tiểu, nhưng nó đã được chứng minh là gây ra tình trạng toan chuyển hóa và làm tăng kali máu. (Trong tất cả mọi thứ đã thảo luận, đây có lẽ là bằng chứng mạnh nhất. Xem bài đăng PulmCrit này để thảo luận thêm)
Furosemide
80mg IV là ngưỡng ban đầu tôi hay dùng, dù không có bằng chứng nào hướng dẫn chúng tôi
Acetazolamide và mannitol cũng đôi khi được sử dụng, và có thể được bổ sung cho hiệu quả hiệp đồng ở bệnh nhân có tăng kali máu đe dọa tính mạng
Nếu loại bỏ kali qua nước tiểu không thành công, bệnh nhân cần chạy thận.

Chú ý
Hình ảnh kinh điển thay đổi ECG ở bệnh nhân tăng kali máu là:
– T đỉnh (peak)
– PR kéo dài, P dẹt
– QRS rộng
– Sóng hình sin
Tuy nhiên. Bạn không thể dựa vào ECG để loại trừ tình trạng tăng kali máu. Có một số bệnh nhân tăng kali máu không biểu hiện bất kỳ thay đổi trên ECG nào (xem Montague 2008 và Szerlip 1986 trong tài liệu tham khảo). Ngoài ra, bệnh nhân có thể tiến triển trực tiếp từ nhịp xoang sang rung thất (xem Dodge 1953).
Bạn sẽ nhận thấy rằng polystyrene sulfonat natri (kayexalate) không được nhắc đến trong hướng dẫn điều trị này. Bằng chứng về SPS cực kỳ nghèo nàn, nhưng nếu nó có bất kỳ tác dụng nào trong tăng kali máu cấp, ảnh hưởng đó không kéo dài nhiều giờ và có thêm nguy cơ (hoại tử đại tràng). Tôi không bao giờ sử dụng SPS trong cấp cứu.
Natri bicarbonate có tác dụng không? Chúng tôi thực sự không biết. Nó không hiệu quả ở bệnh nhân lọc máu, có nghĩa nó phụ thuộc vào đào thải qua thận hơn là di chuyển kali vào nội bào. Natri bicarbonate ưu trương chưa bao giờ hiệu quả. Trên thực tế, truyền dung dịch ưu trương làm tăng nồng độ kali máu bằng cách di chuyển kali ra khỏi tế bào
Montague BT, Ouellette JR, Buller GK. Retrospective review of the frequency of ECG changes in hyperkalemia. Clinical journal of the American Society of Nephrology : CJASN. 3(2):324-30. 2008. PMID: 18235147 [free full text]
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC2390954/
Hãy ghi nhớ tiến triển cổ điển của ECG thay đổi trong trường hợp tăng kali máu: T đỉnh, PR kéo dài, P dẹt, QRS rộng, sau đó là sóng sin chết người?
Vâng, hãy quên nó đi. Đây là một nghiên cứu đánh giá thay đổi ECG của 90 bệnh nhân tăng kali máu. Chỉ có một nửa số bệnh nhân có thay đổi ECG tăng kali máu, và chỉ có 18% đáp ứng được các tiêu chuẩn nghiêm ngặt của chúng (có nghĩa là xuất hiện T đỉnh và hết khi lượng kali giảm). Mặc dù ECG không nhạy với tăng kali máu nhưng đó không phải là câu hỏi quan trọng. Tôi không quan tâm nhiều đến số lượng kali, nhưng nó có ảnh hưởng lên tim – và ECG có thể là dấu hiệu tiên lượng tốt hơn về hậu quả lên tim – nhưng nghiên cứu này không nói được điều đó.
Điểm mấu chốt: ECG không nhạy cảm với tăng kali máu
Tăng kali máu là rối loạn điện giải hay gặp có thể gây tử vong nếu không điều trị thích hợp. Trước đây, sách dạy thay đổi kali máu trên ECG theo thời gian như sau:
T đỉnh “peak” nhọn, đối xứng
PR kéo dài
QRS rộng
Mất sóng P
Sóng sin
Vô tâm thu
Bạn có biết nguồn gốc của hướng dẫn thay đổi trên ECG ở bệnh nhân tăng kali máu là từ đâu?
Sách vở là vậy nhưng thứ tự thay đổi trên ECG không có trật tự nào thống nhất trên mô hình thực nghiệm (Ettinger, Regan, and Oldewurtel 1974)*
Mối quan hệ giữa nồng độ kali huyết thanh với ảnh hưởng lên tim cũng chưa rõ ràng
ECG tiên lượng tăng kali máu tốt như nào?
(Wrenn, C M Slovis, and B S Slovis 1991)*
87 bệnh nhân nhập viện vào cấp cứu có tăng kali máu
ECG được đọc bởi 2 bác sĩ cấp cứu không biết nồng độ kali máu
Độ nhạy: 34 – 43%
Độ đặc hiệu: 85 – 86%
Khi những bệnh nhân có kali> 6,5 mmol / L được phân tích: Độ nhạy 55 – 62%
Kết luận:
Trên cơ sở nghiên cứu này, ECG có tương quan kém với sự tăng nồng độ kali máu
Còn nghiên cứu nào đánh giá tương quan thay đổi ECG với tăng kali máu?
(Montague, Ouellette, and Buller 2008)*

Phác đồ điều trị tăng kali máu?

1 g Canxi Clorua (CaCl) = 3g Calcium Gluconate: 1 bài viết tuyệt vời về 2 loại canxi này
https://www.aliem.com/2013/07/mythbuster-calcium-gluconate-raises-serum-calcium-as-calcium-chloride/
NaCl (3%): Nên hạn chế ở những bệnh nhân bị hạ Na và tăng Kali đồng thời.
Insulin: 10 đơn vị insulin nhanh (regular) + dextrose (25g như dung dịch 50%) làm giảm kali huyết tương khoảng 0,6 mmol / L. chú ý 1 liều glucose 25g không đủ để dự phòng hạ đường huyết trong 60 phút
Các chất chủ vận beta: khí dung 10 mg và 20 mg albuterol làm giảm kali huyết thanh 0,6 mmol / L và 1 mmol / L tương ứng.
Nhịp tim nhanh nhẹ là tác dụng phụ thường gặp nhất.
Bicarbonate: Không tiêm bolus natri bicarbonate. Hiện không khuyến cáo dùng bicarbonate bắt nguồn từ các nghiên cứu sử dụng truyền bicarbonate kéo dài (4 – 6 giờ) mà không thấy làm giảm kali huyết tương ở bệnh nhân suy thận lệ phụ thuộc vào lọc máu. truyền sodium bicarbonate trong 4-6 giờ có thể có lợi trong việc bài tiết kali huyết thanh liên quan toan chuyển hóa.
Nhựa trao đổi: thời gian khởi phát dài (2 giờ để khởi phát, và 6 lần để đạt hiệu quả tối đa) và đã có báo cáo trường hợp bệnh nhân bị hoại tử đại tràng. Cũng có những nghiên cứu cho thấy không có lợi ích thống kê ở thời điểm 4, 8 và 12 giờ (Gruy-Kapral và cộng sự, 1998) *.
Lọc máu: Điều trị dứt khoát tình trạng tăng kali máu.
Theo dõi tăng kali máu hồi lại ở 30% 1h sau chạy thận
Tóm lại: thay đổi trên ECG không tương quan với mức độ tăng kali máu, nên bắt đầu điều chỉnh nồng độ kali máu mà không cần chờ thay đổi trên ECG
Tại sao ở đây không nhắc lợi tiểu quai? Lasix là lợi tiểu phụ thuộc chức năng thận, nếu chức năng thận kém thì dùng lợi tiểu sẽ không hiệu quả.
Bibliography
Acker, C G, J P Johnson, P M Palevsky, and A Greenberg. 1998. Hyperkalemia in hospitalized patients: causes, adequacy of treatment, and results of an attempt to improve physician compliance with published therapy guidelines. Archives of internal medicine, no. 8 ( 27). http://www.ncbi.nlm.nih.gov/pubmed/9570179.
Ettinger, P O, T J Regan, and H A Oldewurtel. 1974. Hyperkalemia, cardiac conduction, and the electrocardiogram: a review. American heart journal, no. 3. http://www.ncbi.nlm.nih.gov/pubmed/4604546.
Gruy-Kapral, C, M Emmett, C A Santa Ana, J L Porter, J S Fordtran, and K D Fine. 1998. Effect of single dose resin-cathartic therapy on serum potassium concentration in patients with end-stage renal disease. Journal of the American Society of Nephrology : JASN, no. 10. http://www.ncbi.nlm.nih.gov/pubmed/9773794.
Montague, Brian T, Jason R Ouellette, and Gregory K Buller. 2008. Retrospective review of the frequency of ECG changes in hyperkalemia. Clinical journal of the American Society of Nephrology : CJASN, no. 2 (January 30). doi:10.2215/CJN.04611007. http://www.ncbi.nlm.nih.gov/pubmed/18235147.
Weisberg, Lawrence S. 2008. Management of severe hyperkalemia. Critical care medicine, no. 12. doi:10.1097/CCM.0b013e31818f222b. http://www.ncbi.nlm.nih.gov/pubmed/18936701.
Wrenn, K D, C M Slovis, and B S Slovis. 1991. The ability of physicians to predict hyperkalemia from the ECG. Annals of emergency medicine, no. 11. http://www.ncbi.nlm.nih.gov/pubmed/1952310.