Biến chứng can thiệp ngoài mạch vành

Biến cố ngoại ý và biến chứng
Tất cả các biến cố ngoại ý nghiêm trọng và biến chứng mạch máu xảy ra trong vòng 30 ngày sau thủ thuật đều được quy cho thủ thuật CAS. Các biến chứng được chia thành
•Biến chứng trong thủ thuật (xảy ra sau khi bắt đầu thủ thuật đến khi bệnh nhân rời khỏi phòng thủ thuật)
•Biến chứng sau thủ thuật 24 giờ (từ khi bệnh nhân rời khỏi phòng thủ thuật)
•Biến chứng 30 ngày (từ 24 giờ đến 30 ngày sau thủ tục)59.
1.PHẢN ỨNG XOANG ĐỘNG MẠCH CẢNH
•Biểu hiện bằng nhịp tim chậm thoáng qua hoặc vô tâm thu tương đối phổ biến trong quá trình nong bóng ở chỗ chia đôi động mạch cảnh (chủ yếu ở giai đoạn nong sau do sử dụng bóng lớn) và điều trị trước bằng atropine làm biện pháp phòng ngừa.
•Phản ứng này ít thấy hơn trong quá trình nong các tổn thương tái hẹp sau CEA (các thụ thể có thể đã bị cắt bỏ do phẫu thuật). Trong những trường hợp như vậy, atropine thường không cần thiết. Hạ huyết áp không phải là hiếm và có thể xảy ra bởi nong bóng và/hoặc sự dãn nở liên tục của stent tự bung. Cả hai đều kích thích các thụ thể áp suất động mạch cảnh, hạ huyết áp do tăng thể tích nội mạch.
•Điều trị các tổn thương vôi hóa nặng có thể dẫn đến hạ huyết áp rõ rệt, có thể cần dùng liều nhỏ thuốc vận mạch tiêm tĩnh mạch như metaraminol (0,5 mg). Việc sử dụng bóng cắt để điều trị trước giúp giảm áp lực trong giai đoạn nong sau, tạo ra ít kích thích hơn với thụ thể áp suất động mạch cảnh và do đó cường độ phản ứng hạ huyết áp ít hơn 60 .
•Tiếp tục theo dõi trong 24 giờ sau thủ thuật là bắt buộc. Hạ huyết áp kéo dài có thể cần truyền dopamin. Phải xem xét cẩn thận để loại trừ các biến cố như khối máu tụ lớn ở đùi, xuất huyết sau phúc mạc hoặc nhồi máu cơ tim.
•BN có bệnh lý đi kèm như bệnh động mạch cảnh đối bên (hẹp nặng hoặc tắc), hẹp nội sọ, hẹp ĐM đốt sống nền và bệnh mạch vành, thì cần xử trí hạ huyết áp nhanh để thiết lập lại tình trạng huyết động bình thường .
2.TẮC MẠCH CẤP TÍNH
•Co thắt nghiêm trọng đột ngột, bóc tách hoặc hình thành huyết khối trong mạch có thể tiến triển thành tắc mạch cấp tính nếu không được điều trị kịp thời và có thể dẫn đến đột quỵ.
•Co thắt động mạch cảnh tại khu vực đáp của thiết bị bảo vệ đầu xa thường tự khỏi trong vòng vài phút sau khi rút thiết bị. Trong trường hợp co thắt động mạch hạn chế dòng chảy (nên chẩn đoán loại trừ bóc tách động mạch), dùng100-400 μg nitroglycerine tiêm động mạch. Nong mạch bằng bóng áp lực thấp (≤2 atm) được áp dụng trong các trường hợp co thắt động mạch dai dẳng.
•Bóc tách động mạch cảnh là một biến chứng hiếm gặp do nhiều yếu tố gây ra, như động mạch xoắn vặn, kiểm soát bộ lọc kém, sử dụng thiết bị bít tắc bằng bóng ở đầu xa, nong sau đầu xa ICA, bơm bóng áp suất cao, nong bóng sau quá mức, và kĩ năng thao tác với ống thông can thiệp. Xử trí bao gồm đặt stent bổ sung, nong bóng áp lực thấp hoặc điều trị bảo tồn tùy thuộc vào mức độ nghiêm trọng và dòng chảy.
•Huyết khối stent cấp tính: với việc sử dụng đầy đủ liệu pháp kháng tiểu cầu kép, huyết khối stent cấp là một biến cố hiếm gặp. Các nguyên nhân có thể là kháng thuốc kháng tiểu cầu, tình trạng tăng đông máu, stent không nở hoàn toàn, bóc tách mạch máu không được phát hiện hoặc sa mảng bám qua mắt cáo stent nghiêm trọng. Cần tiến hành chẩn đoán kịp thời (chụp hai mặt hoặc chụp động mạch) và tái tưới máu để hạn chế vùng thiếu máu não . Nội khoa (thuốc ức chế IIB/IIIA toàn thân hoặc trong động mạch hoặc liệu pháp tiêu sợi huyết) 62, nội mạch (sử dụng hệ thống dòng chảy ngược và/hoặc nong bóng trong stent/đặt stent) 63 và điều trị phẫu thuật đã được báo cáo 64.
3.TẮC MẠCH ĐẦU XA
•Việc sử dụng EPD thường xuyên đã làm giảm tỷ lệ tắc mạch đầu xa xuống mức hiếm gặp (0,4 đến 1,5%). Nó được định nghĩa là sự tắc nghẽn của ICA hoặc một trong các nhánh bởi một chất lạ, mảng bám, huyết khối hoặc không khí 59.
•Để nhận ra biến chứng kịp thời, tình trạng thần kinh của bệnh nhân nên được kiểm tra sau mỗi bước của quy trình. Nếu các dấu hiệu hoặc triệu chứng thần kinh xuất hiện và kéo dài, nên tiến hành xử trí ngay lập tức, chú trọng vào việc duy trì đường thở, sử dụng oxy và phục hồi huyết áp bình thường và tình trạng thể tích nội mạch.
•Bác sĩ gây mê luôn phải túc trực. Thủ thuật động mạch cảnh nên được nhanh chóng kết thúc và chú ý chụp động mạch nội sọ. Các vị trí có khả năng nhất của thuyên tắc đoạn xa là ICA đoạn xa và động mạch não giữa, bao gồm cả các nhánh.
•Phát hiện tắc mạch lớn thì dễ, nhưng tắc mạch ở các nhánh nhỏ hơn có thể khó và sẽ cần chụp mạch kéo dài (để phát hiện bất kỳ sự ứ đọng thuốc cản quang động mạch hoặc tĩnh mạch nào) và so sánh cẩn thận với chụp mạch nền để tìm kiếm các mạch máu bị thiếu.
•Tái thông động mạch nhanh chóng (nong bóng, loại bỏ cục tắc bằng thiết bị lấy chuyên dụng, thuốc tiêu huyết khối hoặc thuốc ức chế IIb/IIIa) nên được thực hiện trong trường hợp tắc mạch lớn, nhưng đối với tắc nhánh nhỏ không có triệu chứng thì cần can thiệp ít xâm lấn do nguy cơ phát sinh một biến chứng não mới (đặc biệt là trong trường hợp các thủ thuật viên ít kinh nghiệm), đảm bảo đủ nước, huyết áp ổn định và điều trị chống đông máu.
4.XUẤT HUYẾT NỘI SỌ
•Xuất huyết não là một biến chứng thủ thuật hiếm gặp nhưng đe dọa tính mạng. Nhức đầu dữ dội trước khi mất ý thức đột ngột nhưng không tắc mạch thì nên cảnh báo cho thủ thuật viên. Một khu vực đậm độ cao cục bộ mới là dấu hiệu của xuất huyết não.
•Khi nghi ngờ có xuất huyết nội sọ, nên đảo ngược tác dụng thuốc chống đông ngay lập tức, liên hệ với nhóm bác sĩ giải phẫu thần kinh và tiến hành chụp CT não khẩn cấp. Những tình trạng liên quan đến xuất huyết não trong hoặc sau CAS bao gồm dùng thuốc kháng đông quá mức, kiểm soát tăng huyết áp kém, xuất hiện túi phình dễ bị tổn thương hoặc đột quỵ thiếu máu cục bộ gần đây (dưới 3 tuần).
5.HỘI CHỨNG TĂNG TƯỚI MÁU
•Biến chứng hiếm gặp (dưới 1%) biểu hiện điển hình với đau đầu giống như đau nửa đầu, buồn nôn, nôn, lú lẫn, kích động, dấu hiệu thần kinh khu trú và co giật, động kinh thường xảy ra ở những bệnh nhân bị hẹp động mạch cảnh và tuần hoàn bảng hệ kém, chẳng hạn như tắc ICA đối bên hoặc đa giác Willis kém phát triển. Hình ảnh chụp não có thể cho thấy phù não hoặc xuất huyết. Biến chứng này liên quan đến tình trạng giảm tưới máu não kéo dài dẫn đến suy giảm khả năng tự điều hòa của vi tuần hoàn não. Sau khi tái tạo mạch cảnh, áp lực tưới máu tăng lên lấn át khả năng co lại của các tiểu động mạch bị giãn. Theo nghĩa này, đặt stent động mạch cảnh hai bên trong cùng một thủ thuật có thể là nguyên nhân gây ra hiện tượng này, do đó không được khuyến khích.
•Thường xãy ra ngay sau thủ thuật, trái ngược với hội chứng tăng tưới máu do phẫu thuật khi các triệu chứng phát triển trong vòng vài ngày. Điều này có thể liên quan đến thuốc kháng tiểu cầu kép, heparin và việc sử dụng thuốc đối kháng glycoprotein IIB/IIIA trước đây không còn được khuyến cáo.
6.BỆNH NÃO DO THUỐC CẢN QUANG
•Bệnh não do thuốc cản quang là một hội chứng thần kinh thoáng qua do sử dụng một lượng lớn thuốc cản quang (≥ 300 ml, phụ thuộc hoàn toàn vào chức năng thận), thường xảy ra do thủ thuật kéo dài. CT scan cho thấy tăng cường độ tương phản của hạch nền, vỏ não và không có bất thường nào khác. Do chất cản quang không qua được hàng rào máu não nên hiện tượng này có thể do thuyên tắc hạt mịn hoặc/và độ tương phản cục bộ quá mức gây ra. Không phát hiện bất thường trên chụp mạch nội sọ. Các triệu chứng biến mất hoàn toàn trong vòng 24 giờ trong phần lớn các trường hợp.
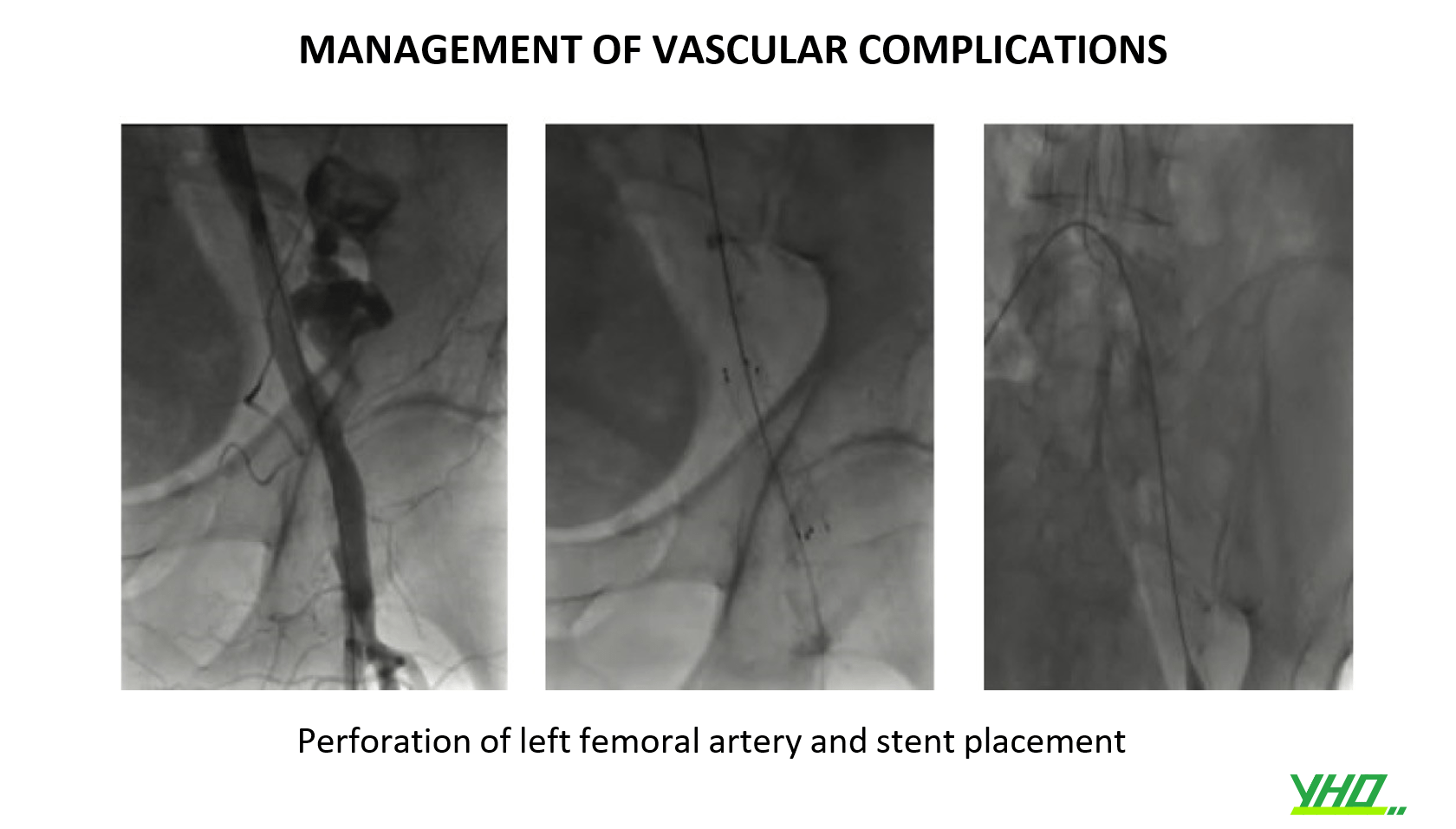
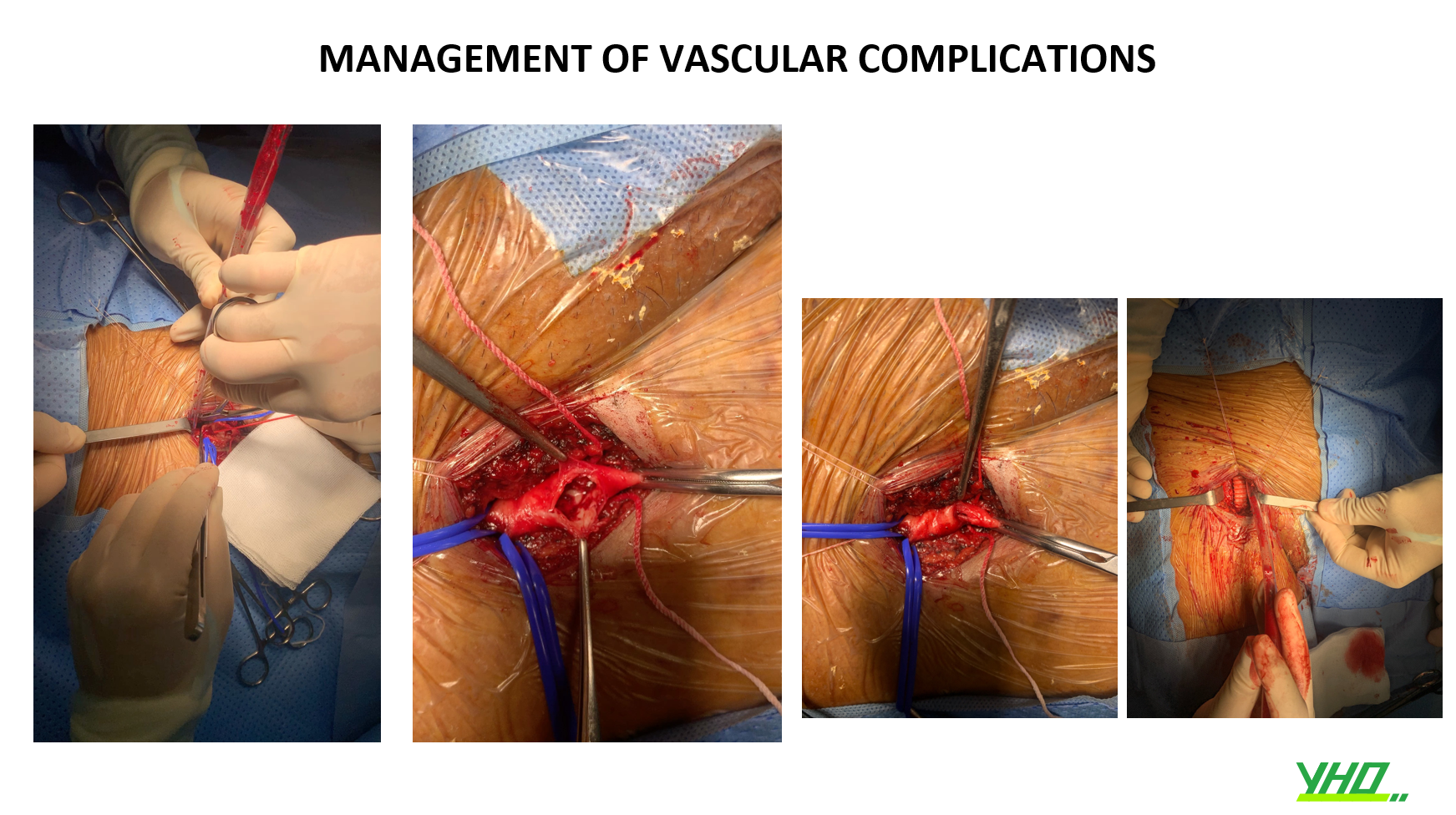
7.THỦNG HOẶC VỠ ĐỘNG MẠCH CẢNH
•Cực kỳ hiếm gặp (dưới 0,3 %). Xảy ra do bóng nong nỡ quá mức hoặc bóng có cỡ quá lớn. Nó được phát hiện qua sự thoát mạch cục bộ (giới hạn ở mô ngay xung quanh động mạch) hoặc thoát mạch không cục bộ của chất cản quang.
•Có thể cân nhắc đặt stent phủ hoặc bơm bóng kéo dài. Một thao tác hữu ích và thường bị lãng quên là ép động mạch cảnh ở đoạn vỡ bằng tay, để có thời gian xử lý và tránh tiến triển tụ máu cục bộ .
•Duy trì đường thở là rất quan trọng, do nguy cơ bị khối máu tụ bên ngoài chèn ép .
8.TẮC TRONG STENT
•Tái hẹp là một trong những biến chứng lâu dài có thể xảy ra nhưng hiếm gặp (<5%) khi so sánh với đặt stent động mạch vành. Tình trạng này được định nghĩa là hẹp đường kính >50% theo tiêu chí NASCET của các đoạn động mạch lân cận. Có thể liên quan đến các cơ chế như tăng sản tân nội mạc và stent không nở hết ( Hình 14 ). Sử dụng một bóng cắt ngoại biên có đường kính từ 5 mm đến 6 mm bơm căng ở áp suất định danh là phương pháp điều trị được lựa chọn để tiếp cận tái hẹp trong stent.
THÔNG ĐIỆP:
•Biến chứng khi đặt stent động mạch cảnh Đặt stent động mạch cảnh là một thủ thuật đơn giản và ít có biến chứng
•Các thủ thuật viên nên được chuẩn bị đầy đủ để nhận biết và xử trí các biến chứng liên quan đến thủ thuật
Complications of CAS
- 1.Abrupt closure
- 2.Acute myocardial infarction
- 3.Allergic reaction (contrast medium; drug; stent or filter material)
- 4.Amaurosis fugax
- 5.Aneurysm or pseudoaneurysm in vessel or at vascular access site
- 6.Angina Coronary ischemia
- 7.Arrhythmia (including premature beats, bradycardia, atrial and/ or ventricular tachycardia, atrial and/or ventricular fibrillation [VF])
- 8.Asystole or bradycardia requiring placement of a temporary pacemaker
- 9.Arteriovenous fistula
- 10.Bleeding complications from anticoagulant or antiplatelet medication requiring transfusion
- 11.Surgical intervention
- 12.Cerebral edema
- 13.Cerebral haemorrhage
- 14.Cerebral ischemia
- 15.Congestive heart failure (CHF)
- 16.Death
- 17.Detachment and/or implantation of a component of the system
- 18.Dissection of blood vessel
- 19.Distal embolic protection device thrombosis occlusion
- 20.Emboli, distal (air, tissue, plaque, thrombotic material, stent)
- 21.Emergent or urgent surgery (Carotid Endarterectomy [CEA])
- 22.Emergent surgery to remove stent or distal embolic protection device
- 23.Fever
- 24.Haematoma at vascular access site, with or without surgical repair
- 25.Haemorrhagic event, with or without transfusion
- 26.Hyperperfusion syndrome
- 27.Hypotension/Hypertension
- 28.Infection, local or systemic including bacteremia or septicemia
- 29.Ischemia/ infarction of tissue organ
- 30.Pain (head/neck)/ severe unilateral headache
- 31.Pain at catheter insertion site
- 32.Renal failure/insufficiency secondary to contrast medium
- 33.Restenosis of vessel in stented segment
- 34.Seizure
- 35.Stent distal embolic protection device entanglement/ damage
- 36.Stent distal embolic protection device collapse or fracture
- 37.Stent malapposition/migration
- 38.Stent thrombosis occlusion
- 39.Stroke / cerebrovascular accident (CVA) / transient ischemic attack (TIA)
- 40.Total occlusion of the carotid artery
- 41.Vascular thrombosis/occlusion at puncture site, treatment site, or remote site
- 42.Vessel dissection, perforation or rupture
- 43.Vessel spasm or recoil
TAVI ANIMATION
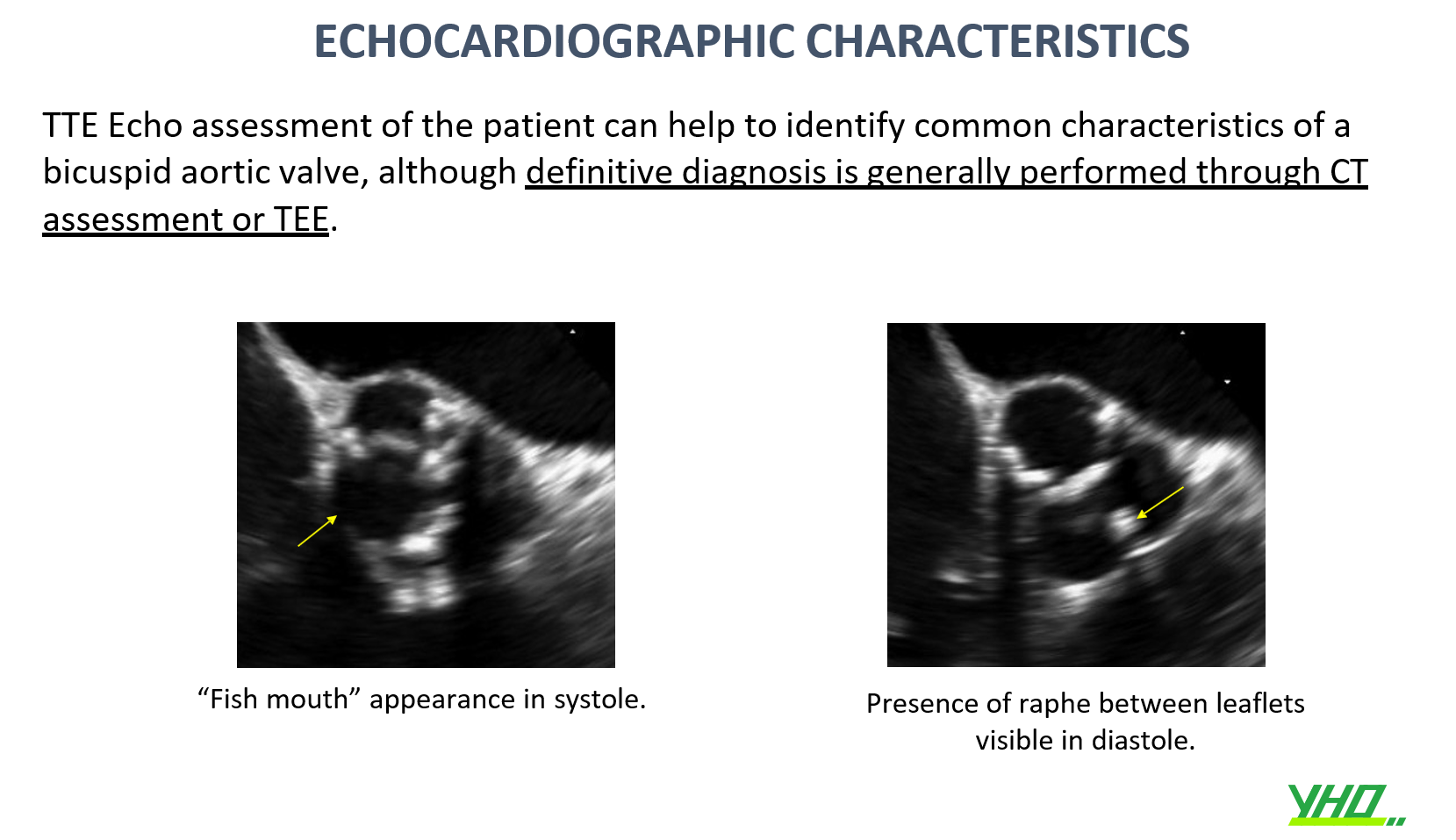
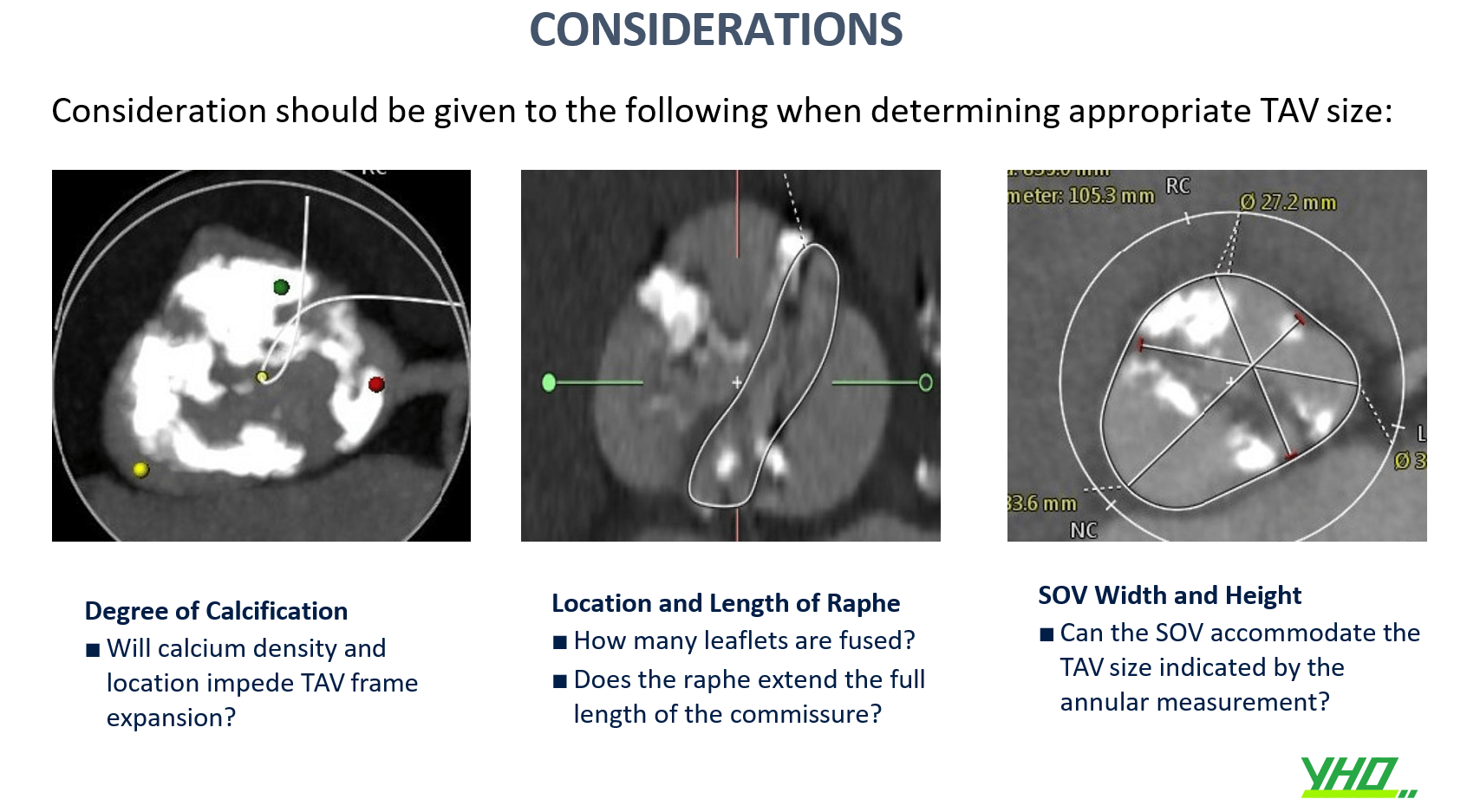


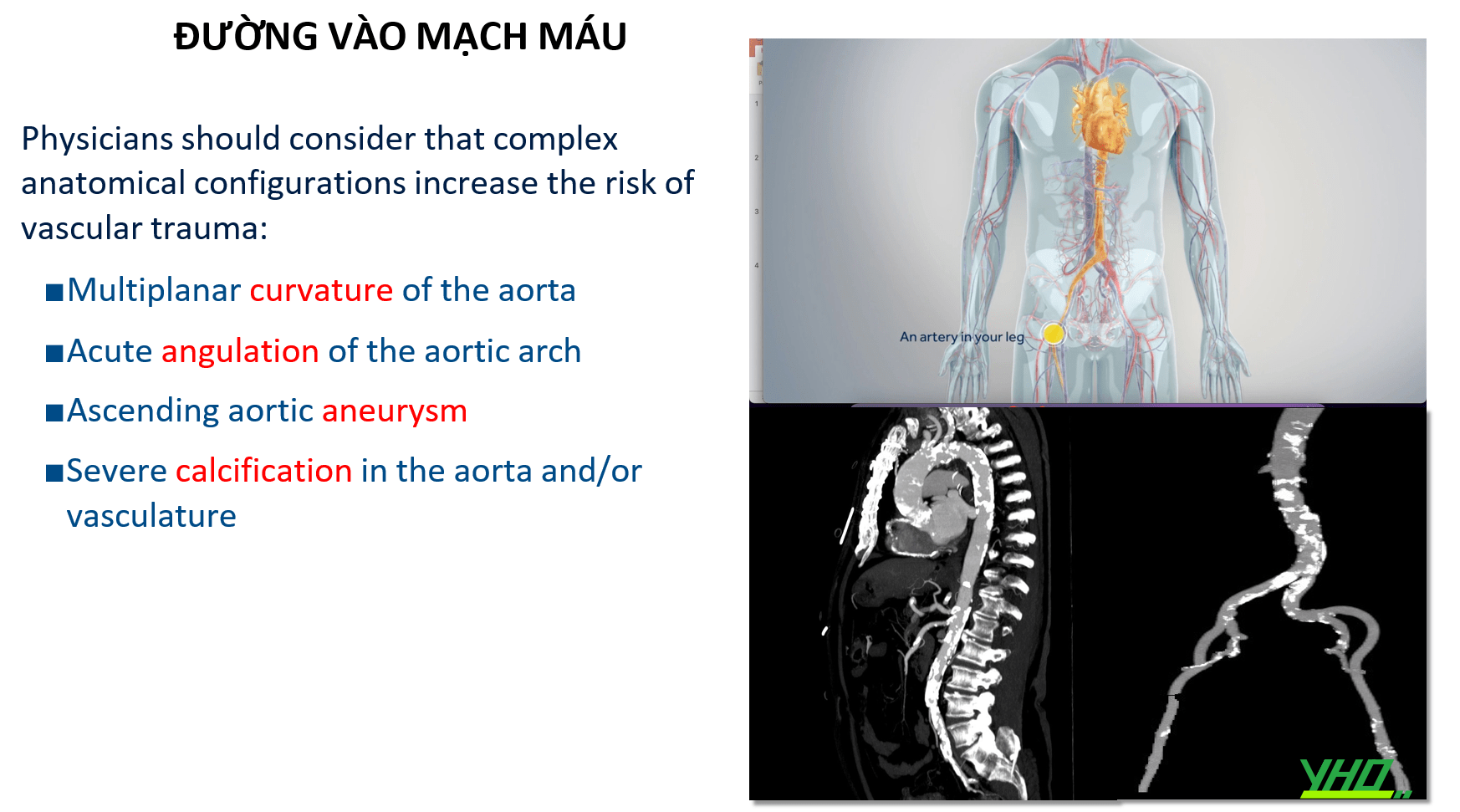
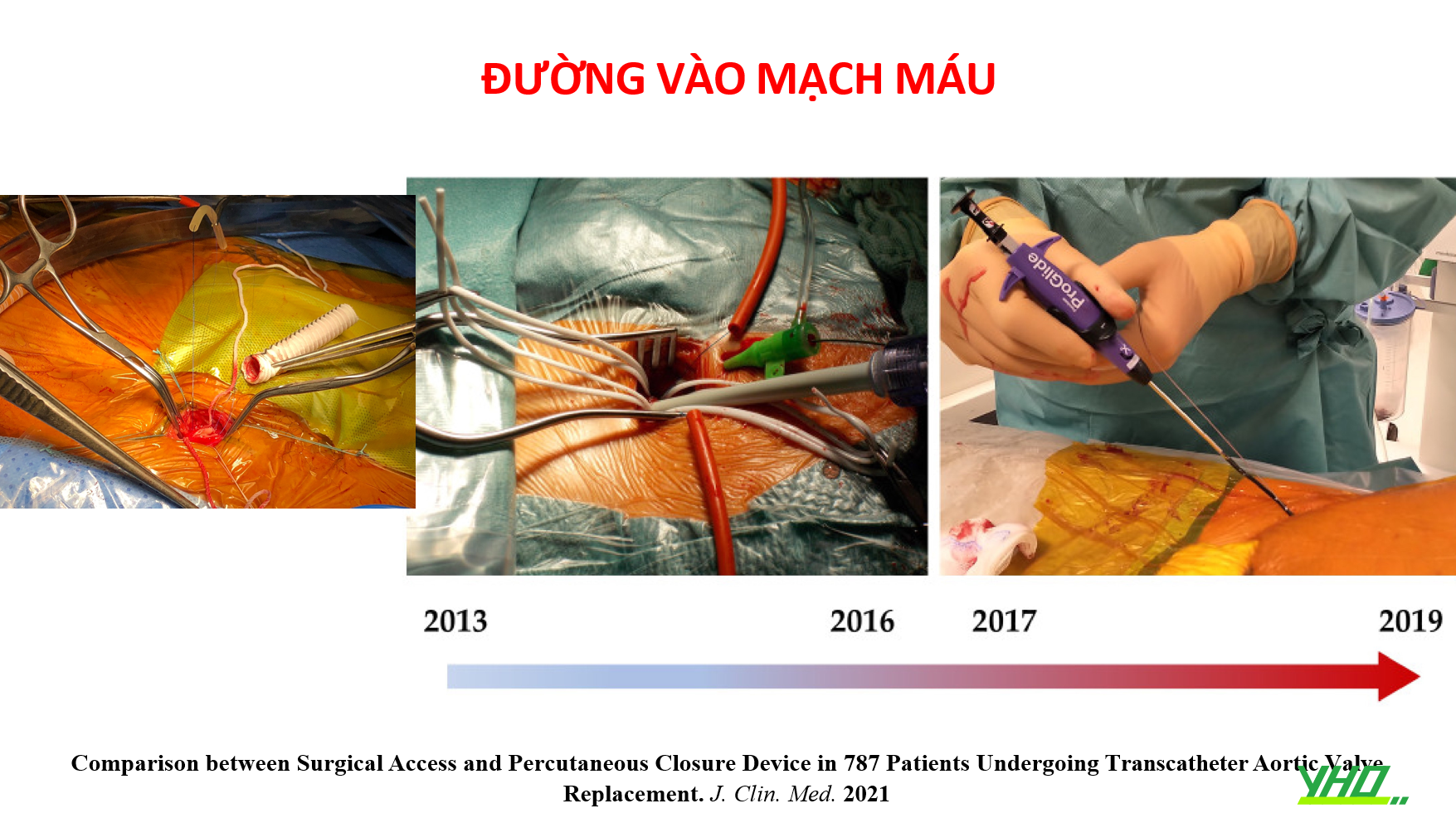
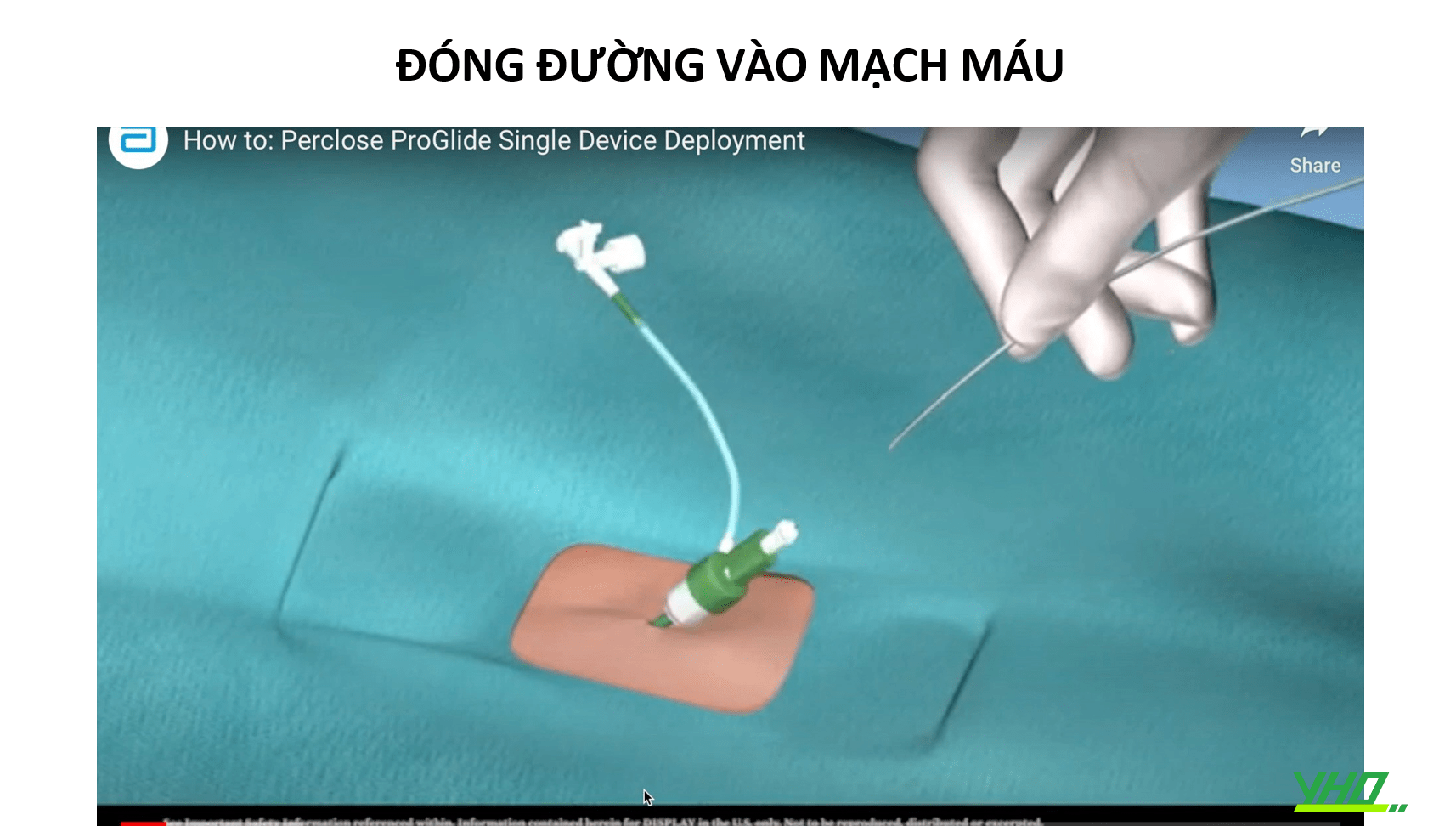
ĐƯỜNG VÀO MẠCH MÁU