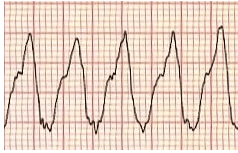
svt dẫn truyền bất thường với vt

Sự khác biệt giữa SVT có dẫn truyền bất thường “aberrancy” với VT có thể rất khó khăn. Brugada và cộng sự đã phân tích 384 bệnh nhân có VT và 170 bệnh nhân có SVT có dẫn truyền bất thường để có thể đưa ra 1 tiêu chuẩn đơn giản để phân biệt với độ nhạy và độ đặc hiệu cao
Thuật toán theo tiêu chuẩn Brugada bao gồm 4 câu hỏi tuần tự. Nếu tại bất kỳ điểm nào, câu trả lời là CÓ, thì đó là VT (P Brugada et al. 1991)*
1. Có sự vắng mặt của phức hợp RS trong tất cả các chuyển đạo trước tim?
Có = VT (Độ nhạy 0,21, độ đặc hiệu 1,0)
Không = Câu hỏi tiếp theo
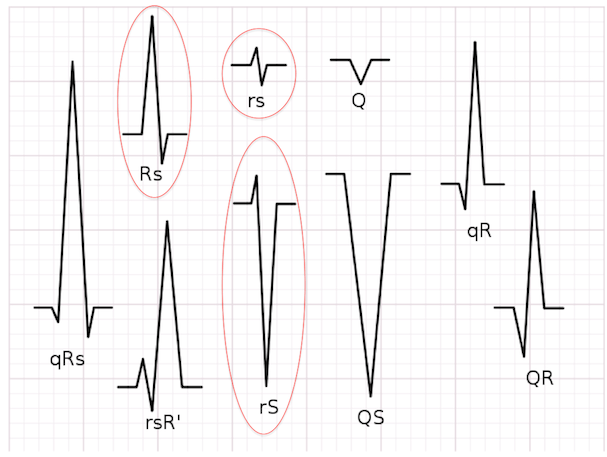
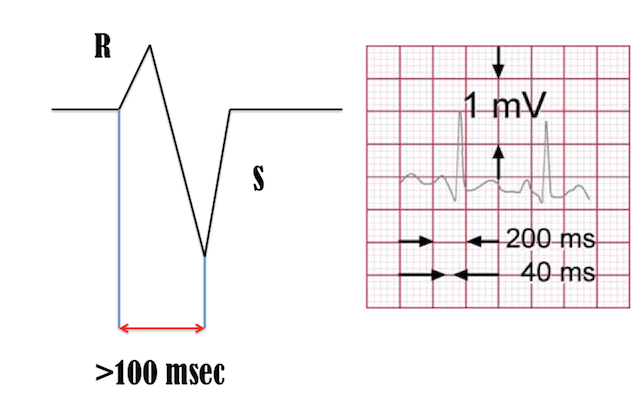
2. Khoảng cách R – S> 100 msec (2,5 ô nhỏ) ở 1 chuyển đạo trước tim?
Có = VT (Độ nhạy 0,66, độ đặc hiệu 0,98)
Không = Câu hỏi tiếp theo
3. Có nhĩ thất phân ly (AV)?
Có = VT (Độ nhạy 0.82, độ đặc hiệu 0.98)
Không = câu hỏi tiếp theo
Nhĩ thất phân ly = Tần số thất bằng hoặc nhanh hơn tần số nhĩ
Block hoàn toàn = nhịp nhĩ độc lập với nhịp thất và tần số nhĩ nhanh hơn tần số thất
4. Có các hình dạng đặc trung VT ở V1 / V2 và V6?
Có = VT (Độ nhạy 0.987, độ đặc hiệu 0.965)
Không = SVT với dẫn truyền bất thường (Độ nhạy 0.965, độ đặc hiệu 0.987)
Xác định xem có hình thái LBBB (sóng S chiếm ưu thế trong V1) hay hình thái RBBB (sóng R chiếm ưu thế trong V1) sau đó sử dụng phần thích hợp dưới đây để giúp phân biệt.
4a. hình dạng LBBB: Sóng S trội hơn ở V1 hoặc V2
Hình dạng ở V1 phù hợp với VT:
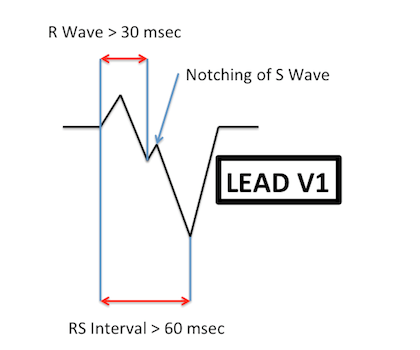
R > 30 msec (PPV 0,96)
Khoảng RS> 60 msec (PPV 0,96), được đo từ đầu sóng R đến điểm thấp nhất của sóng S
Sóng S lõm (Josephson’s sign)
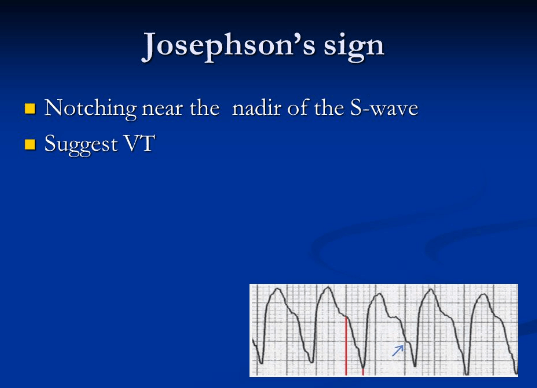
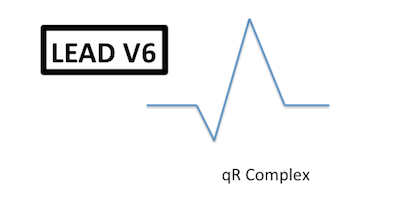
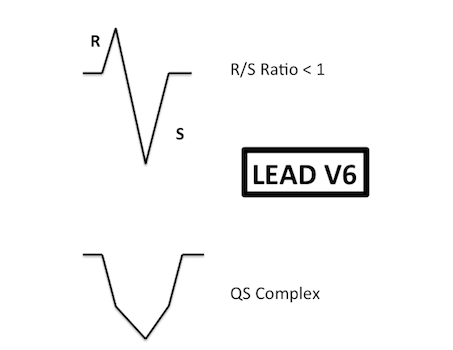
Hình thái V6 phù hợp với VT:
Hình ảnh QS (PPV 1.0)
Sóng qR (PPV 1.0)
4b. hình dạngRBBB: R trội ở V1 hoặc V2
Hình dạng V1 phù hợp với VT:
Dạng sóng R trơn, đơn hình (PPV 0,78)
Sóng R có móc dạng downslope (PPV 0.90)
Sóng qR (PPV 0,95)
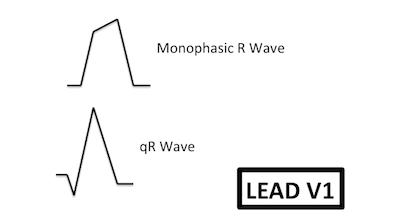
Hình dạng V6 phù hợp với VT:
Dạng QS (PPV 1.0)
Tỷ số R / S <1 (PPV 0,87)
Phương pháp này giúp tiếp cận rất đặc hiệu và nhạy để phân biệt VT và SVT
Bibliography
Brugada, P, J Brugada, L Mont, J Smeets, and E W Andries. 1991. A new approach to the differential diagnosis of a regular tachycardia with a wide QRS complex. Circulation, no. 5. http://www.ncbi.nlm.nih.gov/pubmed/2022022.
ECG 4
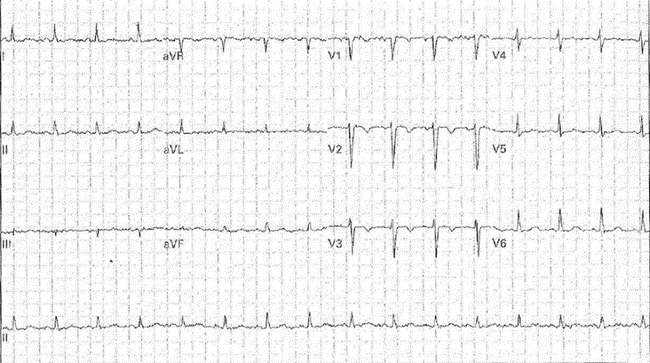
Bệnh nhân nam 62 tuổi vào viên vì mệt mỏi. bệnh nhân tiền sử viêm tụy hoại tử phải phẫu thuật và dùng kháng sinh. Sau đó được cho ra viện về nhà uống kháng sinh nhưng quay trở lại sau 3 tuần vì đau bụng, mệt mỏi và bị đi ngoài
BP: 100/51 HR 93 RR 16 Nhiệt độ 37 SP02 98%
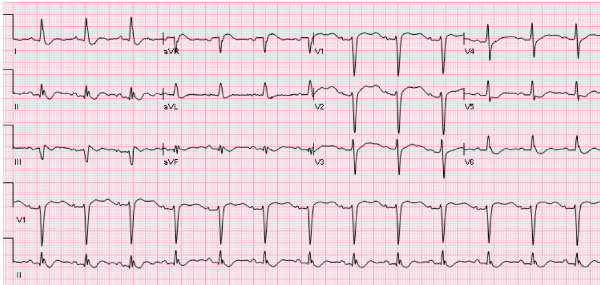
Tần số: 81
Nhịp: Nhịp xoang thường
Trục: Trục trung gian
Giải thích ECG:
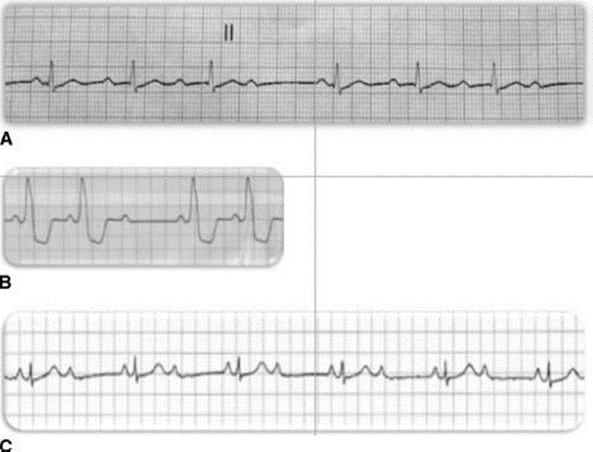
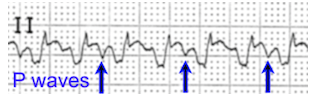
U sóng phù hợp với hạ kali huyết
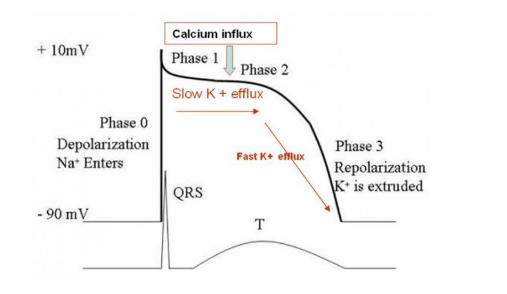
Hạ kali huyết là loại rối loạn điện giải thường gặp nhất trong thực hành lâm sàng (tức là K + <3,6 mmol / L ở hơn 20% bệnh nhân nhập viện) (El-Sherif and Turitto 2011)*. Khi lượng kali huyết thanh giảm, vận chuyển kali qua màng sẽ giảm làm tăng thời gian nghỉ và kéo dài thời gian hoạt động (pha tái cực 3). Do đó, những thay đổi ECG sớm nhất liên quan đến hạ kali máu là giảm biên độ sóng T (Diercks et al. 2004)*. Khi kali tụt quá thấp, sẽ thấy sóng U đặc biệt ở các chuyển đạo trung gian (tức là V2 và V3) (Diercks et al. 2004)*
Một số thay đổi trên ECG liên quan đến hạ kali máu? (Diercks et al. 2004)*
T dẹt
T âm
ST chênh xuống
sóng U nổi bật
QT kéo dài (U)
VT
Xoắn đỉnh
Kết luận:
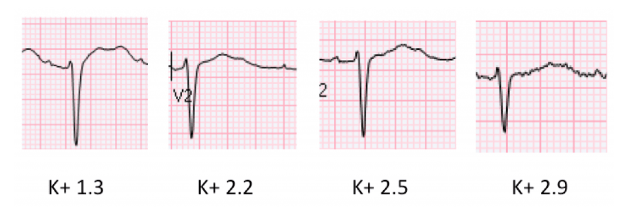
Bệnh nhân được chẩn đoán là viêm đại tràng do C. Diff Colitis. K + ban đầu là 1,3 hiển thị trên ECG ở trên. Kali đã được bù nhanh chóng và thay đổi theo các sơ đồ dưới đây
Bibliography
Diercks, Deborah B, George M Shumaik, Richard A Harrigan, William J Brady, and Theodore C Chan. 2004. Electrocardiographic manifestations: electrolyte abnormalities. The Journal of emergency medicine, no. 2. http://www.ncbi.nlm.nih.gov/pubmed/15261358.
El-Sherif, Nabil, and Gioia Turitto. 2011. Electrolyte disorders and arrhythmogenesis. Cardiology journal, no. 3. http://www.ncbi.nlm.nih.gov/pubmed/21660912.